Лечение артроза коленного сустава
Распространено мнение, что причиной формирования недуга становится отложение солей в суставных тканях, но это не верно. Ведущую роль в развитии болезни играет нарушение структуры суставного хряща на фоне изменения его питания. Возможны только очаги вторичного отложения солей кальция в месте, где прикрепляются сухожилия. Важное значение для предупреждения артроза имеет своевременно начатое лечение профилактика.
Что собой представляет гонартроз
У здорового человека процесс разрушения и восстановления хряща пребывает в постоянном равновесии. Под влиянием разнообразных причин его баланс страдает. Затем постепенно развивается невоспалительное поражение суставов. Хрящевая ткань у него становится хрупкой. Затем она растрескивается. Утрачивается ее способность к смягчению ударных нагрузок во время ходьбы или бега.
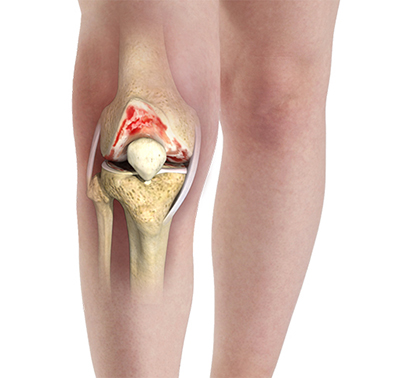
Происходит перераспределение нагрузки поверхности костей, соприкасающихся между собой. Это способствует ускорению патологического процесса в суставе. В ходе него в зоне колена идут следующие комплексные изменения:
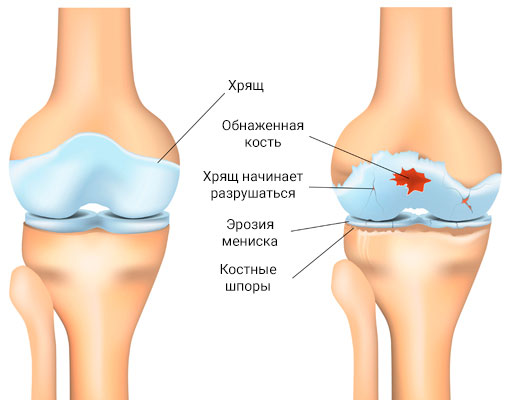
- истончается хрящ, который на поздних этапах недуга полностью исчезает;
- изменяется состав и сокращается объем синовиальной жидкости;
- прилежащие к коленному суставу поверхности костей повреждаются из-за трения;
- уплотняется суставная сумка из-за хронического воспаления.
В дальнейшем этот патологический процесс вызывает деформацию поверхности бедренной и большеберцовой кости, прилежащей к суставу, с образованием остеофитов (костных наростов). При сгибательных и разгибательных движениях эти наросты повреждают мягкие ткани. Происходит сдавливание нервных волокон и кровеносных сосудов. В патологический процесс постепенно включаются околосуставные структуры.
Изменения появляются в связках, мышцах, суставной сумке, сухожилиях. В запущенных стадиях заболевания обнажаются костные головки суставов.
Развивается тугоподвижность сустава. Компенсаторно спазмируются окружающие мышцы. Колено резко деформируется. Это ведет развитию инвалидности. Болезнь прогрессирует медленно. Период патологических изменений от начальной стадии до состояния инвалидности может занимать от пары лет до десятилетий.
Иногда у пациентов выявляют пателлофеморальный артроз. Его относят к редким поражениям коленного сустава, при которых возникает дегенерация тканей задней части коленной чашечки. Для него характерно появление боли при спуске с лестницы или возвышенности.
Причины возникновения
Часто у больного гонартрозом бывает трудно выделить единственную причину, которая привела к развитию патологии. Формирование артроза коленного сустава часто обусловливает сочетание нескольких причин. Выделяют следующие факторы, которые способствуют развитию болезни:
- Травма. Примерно в трети случаев коленный артроз связан с принесенными травмами. Развитию недуга способствует внутрисуставной перелом, повреждение мениска или связок. Обычно расстройство развивается в промежутке от трех до пяти лет после травмы. Иногда возможно более раннее развитие болезни. Гонартроз может появиться через два или три месяца после травматического повреждения.
- Физическая нагрузка. Часто начало болезни связано со сверхпороговыми нагрузками на суставные структуры. Люди в возрасте старше сорока лет понимают, им нужны регулярные занятия спортом, чтобы поддерживать организм в хорошем состоянии. Они начинают тренировки, не учитывая начинающиеся возрастные изменения. Во время занятий излишне нагружаются суставы. Это способствует ускорению дегенеративно-дистрофического процесса. Затем появляются признаки артроза. Опаснее всего для коленных суставов считают интенсивные приседания и занятия бегом.
- Лишний вес. Избыток массы тела увеличивает нагрузку на суставы. Возникают микротравмы хряща или даже иногда тяжелые повреждения менисков и связок. Отмечается тяжелое течение артроза у пациентов с лишним весом, которое сочетается выраженным варикозом вен на ногах.
Риск появления гонартроза повышают перенесенные артриты различного происхождения (псориатический, реактивный, ревматоидный, подагрический и другие). Предрасполагающим фактором для формирования остеоартроза считают генетически обусловленную слабость связок, расстройство обмена веществ.
Развитию артроза колена способствует нарушенная иннервация, развивающаяся при неврологических патологиях, черепных травмах и повреждениях позвоночника. Локализации патологического процесса зависит от его распространенности. Расстройство бывает двусторонним или односторонним с поражением правой или левой конечности.
Симптомы артроза коленного суства
Для заболевания характерно постепенное и незаметное начало. На начальных этапах артроза появляется слабовыраженная боль во время движений. Особенно интенсивными бывают болевые ощущения при подъеме и спуске по лестнице. Больной ощущает скованность в суставе и стягивание в подколенной области.
Еще один характерный симптом коленного артроза – это «стартовая боль». Болевые ощущения возникают при первых шагах, когда больной поднимается из положения сидя и начинает идти. Когда пациент с гонартрозом продолжает ходить, боль исчезает. По окончании значительной нагрузки болезненность появляется вновь.
Внешнее изменения в зоне коленного сустава не наблюдаются. Иногда отмечается небольшая отечность в области поражения и уже на начальной стадии внутри сустава накапливается жидкость. Возникает синовит (воспаление оболочки сустава), для которого характерно увеличение объема колена. Оно раздувается и приобретает шарообразную форму. Ощущается тяжесть в ноге и ограничение движений.
В развернутой стадии развиваются следующие симптомы:
- Болевые ощущения. Боль постепенно нарастает. Она становится постоянной, пациент ее ощущает даже в покое. Болезненность возникает при уже незначительных нагрузках. Она усиливается после длительной ходьбы. Болевые ощущения распространяются по передневнутренней поверхности ноги. Болезненность уходит только после продолжительного отдыха.
- Скованность. Затруднение начала движения по утрам длится до получаса.
- Хруст в суставе. Его отличает от физиологического звука резкость и особая тональность. Хруст сопровождают болевые ощущения.
- Ограниченная подвижность. Появление этого симптома связывают связано с формированием многочисленных костных разрастаний (остеофитов) и повышением трения костей. Сгибание в суставе существенно ограничено. Сустав не только не сгибается, но и не разгибается. Движения в суставном сочленении часто сопровождается болью.
- Деформация. Изменение формы колена возникает за счет разрушения соприкасающихся костей, а также из-за костных разрастаний. Деформацию усиливает вовлечение мышц и связок в воспалительный процесс. Когда присоединяется воспаление, возникает отек мягких тканей возле сустава.
- Хромота. При прогрессировании болезни усиливается прихрамывание.
При неуклонном прогрессировании артроза коленного сустава объем движений незаметно сужается. На поздних этапах попытке немного согнуть ногу возникает резкая боль. При движениях возникает грубый хруст. Сустав изменяет свою конфигурацию и увеличивается в размерах. Боль становится постоянной. Она беспокоит и при движениях, и в покое.
Синовиты коленного сустава (воспаление суставной полости) в конечных стадиях возникает чаще, чем в начале болезни. Для них характерно упорное течение и скопление большого объема жидкости. Больные, ложась в постель, пытаются длительное время подобрать удобное положение перед тем, как заснуть. Боль беспокоит и в ночное время.
Пациент с коленным артрозом не в состоянии выпрямить ногу полностью. У некоторых больных ноги приобретают Х-образный или О-образный вид. Походка становится неустойчивой и переваливающейся. На поздних этапах сустав полностью блокируется. Пациент передвигается, только опираясь на костыли или трость.
Стадии развития
Для деформирующего артроза коленного сустава характерно медленное развитие и хроническое течение. На ранних этапах заболевания человек не ощущает боли. Он отмечает лишь присутствие дискомфорта и скованности в суставе. Нарушение двигательных функций постепенно усиливаются. Если не проводится адекватное лечение, сустав подвергается деформации.
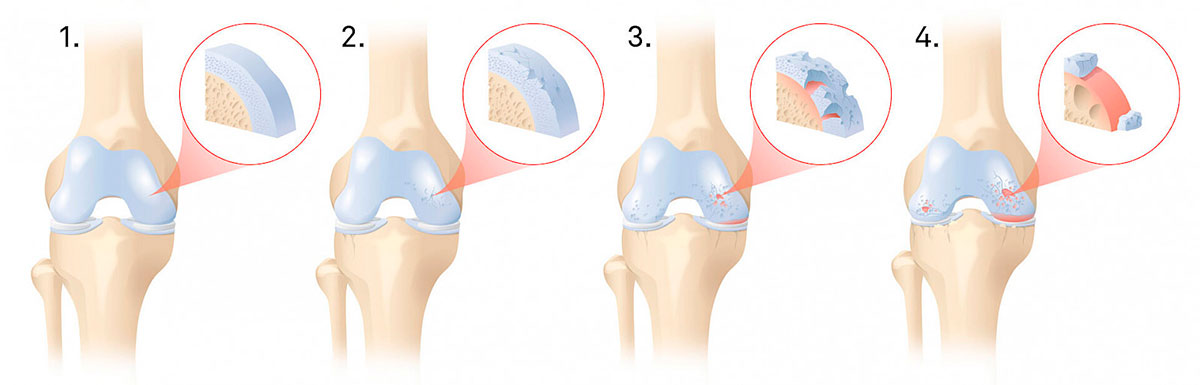
Двигательные функции страдают настолько сильно, что невозможно нормально ходить, вставать или садиться. По степени выраженности нарушений выделяют три степени гонартроза:
- Первая. Клиника заболевания выражена слабо. Многие люди игнорируют начальные симптомы этой патологии, продолжая вести прежний образ жизни. При артрозе первой степени ощущается дискомфорт в коленной зоне после длительного стояния на ногах, продолжительной ходьбы, и других интенсивных физических нагрузок. На рентген-снимке выявляют уменьшение размеров суставной щели. Различают остеофиты (костные наросты), которые растут внутрь суставной полости. Когда артроз случайно выявляется в начальной стадии и своевременно назначается комплексная терапия, негативные процессы в суставных структурах удается существенно замедлить или остановить.
- Вторая. Болевые ощущения при артрозе становятся интенсивнее. Их уже невозможно игнорировать. Боль в ноге сильнее беспокоит ранним утром или она усиливается к вечеру. Днем в покое присутствует ноющая боль. Дегенерация суставных структур заметна в изменении походки. Начинается хромота. При изменении положения ноги в суставе слышится хруст. Гонартроз второй степени нередко осложнятся формированием «суставной мыши». Так называют состояние, когда внутрь синовиальной полости попадает костная частица или фрагмент хряща, подвергшегося разрушению. Внутрисуставное инородное тело вызывает сильную боль, мешающую сгибанию и разгибанию конечности. При осмотре врачи выявляют деформацию сустава. К симптомам дегенерации присоединяются воспаление и отек мягких тканей. На рентгеновском снимке заметно значительное сужение суставной щели и присутствие остеофитов, утолщение прилежащих к суставу костей.
- Третья. Запущенная форма патологии, развивающаяся при отсутствии современной терапии. Гонартроз этой степени считают причиной формирования стойкой инвалидности. Болевые ощущения в коленной области выражены сильно. Подвижность в суставе существенно ограничена. Пациент уже не может самостоятельно передвигаться. Каждый шаг для него становится мучительным. Колено деформируется, при движениях слышен сильный хруст. На рентгенограмме выявляется дистрофия хряща, разрушены связки и мениски, разрастаются соединительные волокна.
Деформирующий артроз, неуклонно прогрессируя, ведет к полной инвалидизации. В отсутствии лечения коленный остеоартроз приводит к полному исчезновению суставной щели.
Это происходит из-за того, что разрастаются остеофиты. Зазор, который необходим, чтобы совершать нормальные движения, резко сокращается. Невозможно сгибать ногу даже на 45°.
Больному трудно не только подниматься по лестнице. Затруднено вставание с дивана и даже обычное передвижение. Это патологическое состояние сопровождают боли. Избавится от них невозможно с помощью обычных анальгетиков.
Для сохранения подвижности сустав нужно своевременно обращаться к травматологу-ортопеду, когда появляются первые симптомы заболевания.
Диагностика гонартроза
Точный диагноз при артрозе коленного сустава легко можно вставить на основании характерных клинических проявлений только на поздних этапах болезни. Определенные затруднения испытывают врачи при диагностике остеоартроза сустава в начале заболевания.
Первичная диагностика патологии производится во время общего осмотра. Для этого врач еще изучает жалобы и информацию о течении патологического процесса в суставе. Доктор оценивает мышечную силу и сохранность функций конечности.
Во время осмотра людей, имеющих первую стадию гонартроза, не удается выявить внешние нарушения структуры сустава. У больных, имеющих вторую или третью стадию артроза обнаруживают деформация конечности. Выявляется огрубление контуров поверхностей костей.
Обнаруживается ограниченность объема движений, выявляют искривленную ось конечности. Когда надколенник сдвигают в поперечном направлении, можно услышать хруст. Во время проведения пальпации (ощупывания) выявляют наличие болезненного участка с внутренней стороны надколенника. Эпицентр болевых ощущений находится в проекции суставной щели. Болезненность выявляют под ней или над ней.
Если присутствует воспаление внутрисуставной оболочки, сустав в объеме увеличивается, его контуры сглаживаются. Врач обнаруживает выбухание над надколенником и в переднебоковых зонах колена. При пальпации выявляют признаки скопления жидкости в тканях.
Дополнительные исследования позволяют выявить степень гонартроза. Для этого применяются следующие виды диагностики:
- Рентгенография. Метод позволяет выявить и изучить дегенеративные изменения костных структур. С его помощью уточняют диагноз. При артрозе устанавливают степень патологических расстройств структуры в суставе. С помощью рентгенографии наблюдают за динамикой разрушения. Для этого делают повторные снимки. Доступность и низкая стоимость исследования сделала рентген основным методом, который применяют для постановки диагноза при поражении коленного сустава. На начале расстройства изменения на рентгене обычно не выявляют. Затем находят суженную суставную щель и уплотнение костной ткани в зоне, прилежащей к хрящу. Расширяются суставные части большеберцовой и бедренной кости. Края мыщелков сустава заостряются.
- Компьютерная томография. Этот метод позволяет получить послойные срезы всех структур сустава. С его помощью определяют точное местоположение повреждений и их характер.
- Магнитно-резонансная томография. Метод помогает провести детальное исследование состояние мягких суставных структур. По четким послойным снимкам суставов и околосуставных структур врачами определяются степень гонартроза.
Диагноз остеоартроза коленного сустава врачи выставляют, когда отмечается сочетание клинических проявлений болезни и ее характерных рентгенологических признаков.
Как лечить артроз калена
Лечение артроза коленного сустава проводят врачи травматологи-ортопеды. Он лечится при помощи консервативных и хирургических методов. Терапевтические мероприятия необходимо начинать как можно раньше. Их применяют только на начальных этапах заболевания.
Во время обострения больному с коленным артрозом рекомендован покой, чтобы максимально разгрузить сустав. Для этого врачи рекомендуют при ходьбе использовать трость или костыли. В острой фазе недуга, чтобы снизить нагрузку на сустав, они рекомендуют носить полужесткие эластичные ортезы или специальные стельки.
Терапия деформирующего гонартроза должна быть комплексной. Она направлена на устранение симптоматики заболевания, расширение объема движений. Важно предупредить вовлечение в ход процесса разрушения здоровых тканей.
Медикаментозная терапия
Лекарственные методы лечения должны применяться с самых ранних этапов заболевания. В схему терапии коленного артроза сустава включают следующие препараты:
- Хондропротекторы. Лекарственные средства используют, чтобы улучшить обмен веществ и питание хряща. Их назначают для длительного приема.
- Лекарства для замещения синовиальной жидкости. Их вводят с помощью инъекций внутрь сустава. Препарат применяют при резком недостатке выработки внутрисуставной смазки.
- Нестероидные противовоспалительные. Лекарства назначают коротким курсом, чтобы уменьшить болевые ощущения, отечность и другие воспалительные проявления.
- Сосудорасширяющие. Препараты активизируют на микроциркуляцию в капиллярах и снимают спазм. Они улучшают питание сустава.
- Глюкокортикоиды. Эти препараты применяются в виде внутрисуставных инъекций. Лекарства назначают при тяжелом и агрессивном течении недуга, который плохо поддается стандартной терапии.
- Миорелаксанты. Лекарства применяют при сильном мышечном спазме в бедре и голени, чтобы произошло расслабление мышц.
При выраженном болевом синдроме проводят блокады с обезболивающими препаратами. Они помогают на время снять боль и облегчают течение патологии.
Хирургические методы лечения
Если в суставе наблюдаются значительные нарушения структуры суставного хряща, консервативная терапия неэффективна. На третьей стадии артроза с выраженным болевым синдромом нарушением суставных функций сустава и ограничением трудоспособности выполняют хирургические операции.
Чтобы санировать, коленный сустав применяют артроскопию. Манипуляцию производят через небольшой прокол. Ее больные переносят довольно легко. Корригирующую остеотомию при деформирующем поражении проводят для исправления нарушенной анатомической оси конечности. Затем производят фиксацию участка титановой пластиной в месте, где проведена клиновидная резекция кости.
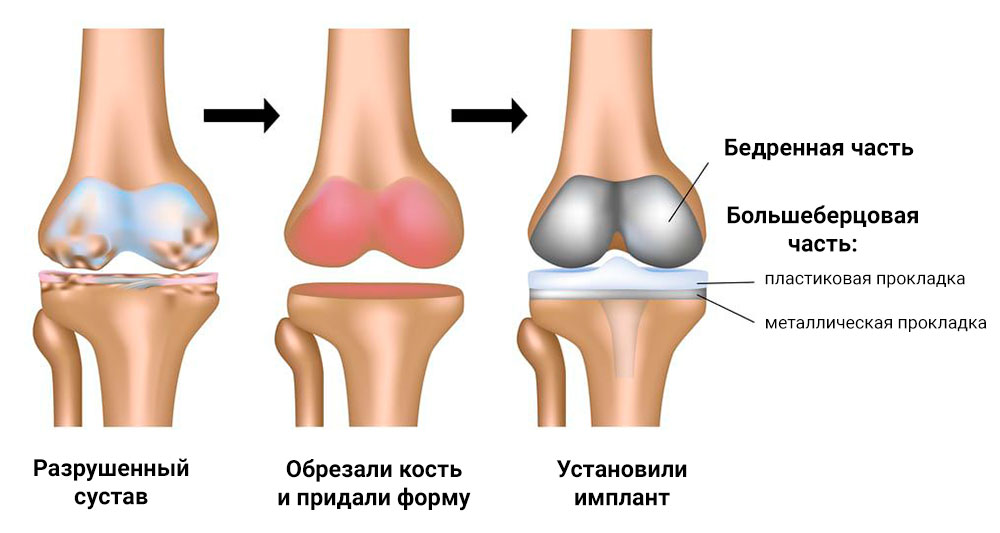
Эндопротезирование коленного сустава выполняют пациентам в молодом или среднем возрасте. Производится хирургическим путем полная замена суставной архитектуры на эндопротез. Затем проводится длительная реабилитация. После хирургического лечения большинство людей возвращается к нормальной жизни.
Немедикаментозные методы
Физиотерапевтические методики назначают при артрозе, когда купирован острый болевой синдром и другие проявления болезни. Для лечения применяются следующие методы:
- Ударно-волновая терапия. Неинвазивная методика убирает с поверхности хряща солевые отложения. Улучшению питание соединительной ткани. Активизируется кровообращения, повышается эластичность связок.
- Плазмолифтинг. Производят инъекцию собственной плазмы, которая обогащена тромбоцитами, в пораженный сустав. Процедура ускоряет регенерацию хряща.
- Фонофорез. На колено воздействует ультразвук и лечебная мазь со сложным составом, которую готовят по рецепту в аптеке. Ультразвуковые волны повышают проникающую способность действующих веществ.
- Гирудотерапия. Медицинские пиявки размещаются в зоне пораженного сустава. Активные вещества, содержащиеся в их слюне, восстанавливают хрящевые клетки.
- Бальнеотерапия. При гонартрозе применяют для лечения радоновые, сероводородные и другие ванны. Они благоприятно действуют суставные ткани.
Во время стихающего обострения назначают массаж и лечебную физкультуру. Они улучшают кровообращение, снимают мышечный спазм и сохраняют тонус мышц.
Особенности и преимущества лазеротерапии
Лазерная терапия относится современным и эффективным методам лечения. Аппарат воздействует на пораженные ткани усиленным световым потоком. Этот метод ускоряет в несколько раз процесс обмена в хрящевых клетках, активизируя химические реакции.
Лазеротерапия усиливает результаты воздействия любых терапевтических методов. Методика лечения быстро снимает боль и отек в пораженном суставе. Она купирует острое воспаление. Лазер усиливает выработку антител, подавляющих аллергию и воспаление.
Ускоряется восстановление тканей. Усиливается кровоснабжение сустава. Лазер способствует формированию новых капилляров. Лечение лазеротерапией активизирует регенерацию клеток. Оно способствует восстановлению пораженного хряща.
Теперь не надо постоянно посещать в поликлинику для получения лазеротерапии, так как возможно успешное лечение артроза колена в домашних условиях. Сейчас производят портативные аппараты для лазеротерапии, которые можно использовать дома. Когда им пользуются регулярно, улучшается быстро состояние сустава.
Профилактика и прогноз
Чтобы прогноз заболевания был благоприятным, болезнь нужно лечить своевременно. С помощью эндопротезирования можно восстановить функцию нижней конечности практически у каждого.
Врачи обязательно сообщают пациентам, что нельзя делать при артрозе коленного сустава, чтобы не развилось обострение. Больным запрещают:
- занятия на тренажерах с большим весом;
- аэробику;
- групповые тренировки;
- бег;
- асимметричные упражнения;
- прыжки.
Полное исключение движений в суставе не приветствуется, иначе он потеряет подвижность. Для профилактики нужно носить удобную обувь и избегать переохлаждения и больших физических нагрузок. Необходимо своевременное поддерживающее лечение. Важно не допускать травм коленного сустава.
Список литературы:
- Ревматология. Клинические рекомендации. Под редакцией Е.Л.Насонова, М. ГЭОТАР-Медиа, 2017, 464 с.
- Гонартроз и сходные с ним клинические состояния (клинические рекомендации)/ Корнилов Н.Н. – 2013 г.
- Мазуров В. И., Онущенко И. А. Остеоартроз. СПб. : СПб МАПО, 1999. 116 с.
Статья для пациентов с диагностированной доктором болезнью. Не заменяет приём врача и не может использоваться для самодиагностики.
по применению аппарата РИКТА










