Лазеротерапия при остеохондрозе шейного отдела позвоночника

Повреждение нервного корешка может быть по типу раздражения, компрессии или нарушения проводимости. При раздражении и компрессии, главным клиническим признаком является болевой синдром, а при перерыве проводимости - корешковый паралич. Боль сопровождается распространенным раздражением, которое ведет к нарушению кровообращения, отеку и фиброзу тканей вокруг корешка.
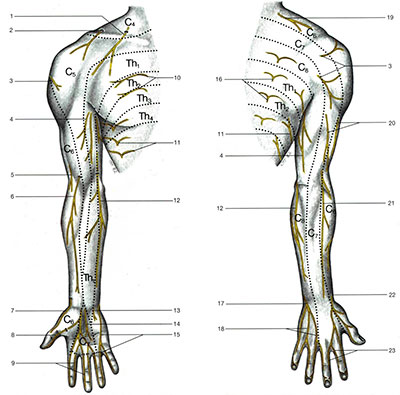
На представленном рисунке, указаны зоны иннервации нервами, исходящими из шейного отдела позвоночника. Зная эти зоны, несложно представить клиническую картину при поражении того или иного нервного корешка шейного отдела позвоночника.
При поражении корешка С3 (3-го шейного позвонка) возникают боли в левой или правой половине шеи, изменение вкуса во рту, ощущение припухлости языка, затруднение в передвижении им пищи.
Раздражение корешка С4 вызывает боли в области ключицы, надплечья, атрофию и снижение тонуса задних мышц шеи, приводящее к увеличению надключичной воздушной подушки, что является характерным симптомом для раздражения вышеуказанного корешка.
При сдавлении или раздражении корешка С5, появляются боли в надплечье и по наружной поверхности плеча, гипотрофия дельтовидной мышцы.
При раздражении корешка С6, возникают боли в области шеи и лопатки, иррадиирующие по наружной поверхности плеча, предплечья и в большой палец руки, появляется гипотрофия двуглавой мышцы.
Травматизация корешка С7 ведет к возникновению болей в шее, лопатке с иррадиацией по наружной поверхности плеча, в тыльную поверхность предплечья и ко II и III пальцам кисти.
Синдромы, характерные для шейного остеохондроза
Вертебробазилярный синдром – это, в основном, функциональные нейрососудистые нарушения позвоночных артерий при остеохондрозе шейного отдела позвоночника. Клинические признаки вертебробазилярного синдрома выражаются головной болью в затылочной области или области лба, головокружениями во время резкого поворота головы.
Отмечаются устойчивые побледнения и нарушения чувствительности на лице, не совпадающие с зонами иннервации ветвей тройничного нерва. Периодически возникают боли или шум в ушах, вестибулярные нарушения, снижается зрение, изменяется голос и вкусовые ощущения. Нередко эти признаки сочетаются с болями в руке или области сердца.
Симпаталгический синдром - характеризуется шейно-плечевыми болями жгучего, сдавливающего характера, преимущественно по ночам. После длительного нахождения руки в покое, в ней возникают различного характера боли, что вынуждает больных не только просыпаться и изменять положение руки, но и встать, чтобы совершить качательные движения рукой. Нередко боли распространяются в затылок и плечелопаточно-грудную область.
Синдром плече-лопаточного периартрита, возникающий при шейном остеохондрозе вследствие дистрофических и воспалительных изменений в капсуле сустава, сопровождается интенсивными болями в области плечевого сустава. Отведение и поворот руки резко болезненны, что вынуждает больных щадить руку, держать ее в состоянии иммобилизации, что может привести к образованию стойкой приводящей контрактуры или анкилоза плечевого сустава, сопровождающегося атрофией мышц, прилежащих к суставу.
Синдром плечо-кисть (синдром Стейнброкера), является симптомокомплексом рефлекторной нейроваскулярной вегетативной дистрофии конечности при шейном остеохондрозе и проявляется болями в суставах и мышцах пораженной руки, отечностью, синюшностью кисти, повышенной чувствительностью и повышением температуры кожных покровов кисти. Ограничение функции руки приводит к сгибательным контрактурам и атрофии мышц и кожи. Позднее может наступить диффузный остеопороз костей руки.
Синдром передней лестничной мышцы - это рефлекторная мышечная контрактура при шейном остеохондрозе. Спазм передней лестничной мышцы приводит к сдавлению плечевого сплетения и подключичной артерии. Клиника: боль в шее с иррадиацией по локтевой поверхности предплечья и кисти, побледнение, похолодание, парестезии и иногда отечность кисти. Боль усиливается во время глубокого вдоха, при отведении плеча и при наклоне головы в здоровую сторону. Иногда наблюдается припухлость надключичной ямки. Позже присоединяются гипотрофия и слабость мышц кисти.
Кардиоваскулярный синдром возникает вследствие раздражения симпатических образований при патологии шейных дисков пятого - седьмого шейных позвонков. Клинически это проявляется болями в области сердца, грудной клетки, за грудиной, в надплечье левой руки.
Пульмональный синдром при остеохондрозе шейного и верхнегрудного отделов позвоночника характеризуется застойными и воспалительными проявлениями со стороны легких, ведущих к кислородному голоданию, что заметно ухудшает общее состояние больного и усугубляет течение основного заболевания.
Вегето-ирритативный синдром. Болевой синдром, формирующийся при сочетании поражений желчного пузыря и шейно-грудного отдела позвоночника, при холецистите и шейно-грудном остеохондрозе. Данный синдром проявляется отраженным импульсом от пораженного органа.
Патологический импульс, возникший из этих двух очагов, направляется по диафрагмальному нерву и симпатическими волокнами к шейному отделу спинного мозга и суммируется там по типу доминанты. Холецистит и остеохондроз находятся в тесной патологической связи.
Лечение шейного остеохондроза
Основными направлениями терапии остеохондроза являются:
- воздействие на пораженные позвоночно-двигательные сегменты и экстравертебральные нейродистрофические очаги;
- коррекция психоэмоциональной и вегетативной дисфункции;
- купирование болевых ощущений.
Для этого используют широкий перечень лечебных воздействий: медикаментозных, физиотерапевтических, мануальных и рефлекторных.
Статья для пациентов с диагностированной доктором болезнью. Не заменяет приём врача и не может использоваться для самодиагностики.
по применению аппарата РИКТА







