Лазеротерапия пародонтита

.jpg)
Прежде всего следует сказать, что анатомически к пародонту относятся околозубные структуры: десна, костная ткань надкостницы, цемент корня, альвеолярные кости и связки, которые способствуют поддержанию зубов в нормальном положении.
Пародонтит – воспалительное поражение пародонта в виде прогрессирующей деструкции альвеолярных отростков. В то время как пародонтоз – дистрофический, дисциркуляторный процесс с системным поражением пародонта в виде прогрессирующей атрофии альвеолярных отростков (заболевание относится к аутоиммунным процессам). То есть, в основе пародонтита лежит воспалительная реакция тканей пародонта.
При возможной схожести симптомов (кровоточивость, болезненность в дёснах при чистке, наличие отека и покраснения), из-за развивающегося при пародонтите в деснах воспаления заболевание протекает агрессивно и быстро. На зубах образуются налет и зубной камень, развивается нагноение, боль и покраснения мягких тканей. При пародонтозе же наблюдается дистрофия и постепенное склерозирование тканей изначально без воспалительного процесса, который может присоединиться позже. Со временем это приводит к обнажению корней зуба и возможной его потере.
Механизм воспалительной реакции при пародонтите
Воспаление (от лат. infiammatio) – это сложная комплексная (местная и общая) защитная реакция организма в ответ на повреждение или действие патогенных факторов, направленная на устранение этих факторов и приводящая к восстановлению структур в зоне повреждения.
Причинными агентами воспаления при пародонтите могут быть:
- биологические, химические и физические факторы: микроорганизмы, грибки, микоплазмы, хламидии, спирохеты, риккетсии, простейшие, бактерии и др.;
- экзогенные и эндогенные повреждающие факторы: пыль, инородные тела, стресс;
- факторы иммунной аутоагрессии: ревматоидный артрит, системная красная волчанка и др.
Патогенетическая основа воспалительной реакции: rubor, tumor, calor, dolor, functio laesa – краснота, припухлость, повышение температуры (жар), боль, нарушение функций. Тканями, формирующими ответную реакцию организма на воспаление, являются микроциркуляторное русло, кровь, соединительная ткань.
Воспаление проходит следующие стадии: повреждение ткани, сосудистые реакции и изменения крово- и лимфообращения, стадии экссудации и пролиферации.
Основой воспаления являются альтерация (повреждение тканей), изменение регионального кровотока и микроциркуляции, экссудация с развитием отека, эмиграция лейкоцитов, фагоцитоз, пролиферация. Острая воспалительная реакция протекает 7-10 дней, хроническая – от 6 месяцев и более, подострая протекает между острой и хронической.
Причины возникновения
Причинами возникновения пародонтита могут быть:
- несоблюдение правил личной гигиены
- снижение иммунной защиты при большой микробной агрессии
- нарушения в характере питания
- генетические заболевания
- врожденные или приобретенные патологии прикуса
- краевое прикрепление уздечек
- эндокринные заболевания (например, сахарный диабет)
- ревматизм и заболевания почек
- возрастные изменения
- депрессия, стресс
- лекарственная зависимость
Прием антибиотиков, противозачаточных средств, цитостатиков, гормонов могут приводить к снижению количества лейкоцитов и лимфоцитов, прием спазмолитиков и анальгетиков уменьшает выработку слюны, что тоже негативно сказывается на состоянии пародонта.
Клиническое течение пародонтита
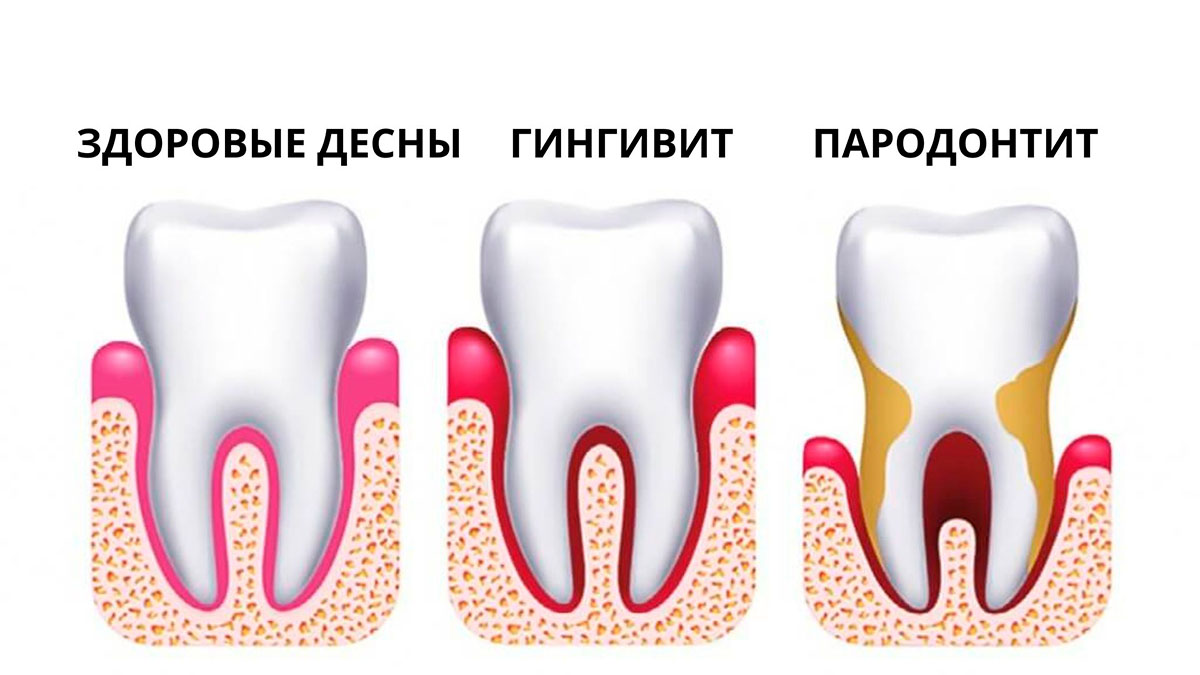
По клиническому течению пародонтит подразделяется на острый (обострившийся) и хронический.
В практике врача острый пародонтит встречается редко. Процесс характеризуется пародонтальным абсцессом десневого происхождения без свища и со свищом. Воспаление носит ограниченный характер, отмечается кровоточивость десны, образование пародонтального кармана, выделение из него экссудата и наличие свищевого хода.
Хронический пародонтит развивается на фоне плохой гигиены рта с предшествующим гингивитом. Гингивит – начальная стадия воспаления десен, при которой воспаляется только непосредственно десна. При отсутствии адекватных мер гингивит переходит в пародонтит, при котором в патологический процесс вовлекаются более глубокие структуры, такие как костная и соединительная ткани. Для данного процесса характерно наличие мягких и твердых назубных отложений, гиперемии, отека и кровоточивости десен, пародонтальных карманов с выделением из них экссудата, патологической подвижностью зубов.
Рентгенологическая картина характеризуется в начале процесса деструкцией кортикальной пластинки вершин межальвеолярных перегородок, в дальнейшем – усеченностью вершин, горизонтальной и вертикальной резорбцией с образованием костных карманов. Контуры костной ткани альвеолярных отростков имеют «изъеденный вид». При локализованной форме пародонтита данные симптомы выявляются у группы зубов, при генерализованной форме – у всех зубов.
Степень тяжести пародонтита зависит от трех ведущих симптомов: глубины пародонтального кармана, степени резорбции костной ткани, патологической подвижности зубов. Все вышеперечисленные признаки берутся за основу при постановке диагноза и составлении плана лечения. При необходимости больному заполняется одонтопародонтограмма (по В. Ю. Курляндскому).
Методы лечения пародонтита
К сожалению, пародонтит – процесс необратимый, хронически-рецидивирующий. Благодаря правильно составленному врачом плану лечения можно добиться лишь стабилизации процесса. Тем не менее, лечение должно быть комплексным и направлено на купирование воспалительного процесса или подавление его развития, сохранение и восстановление функции зубочелюстной системы, предупреждение развития общих и местных осложнений, предотвращение негативного влияния пародонтита на здоровье и качество жизни пациентов.
Первым этапом местного лечения больных пародонтитом является удаление зубных отложений, полирование поверхностей зубов и обучение правильной гигиене полости рта. По данным ряда авторов (Ефанов О.И., Дзанагова Т.Ф., 1980; Мурянникова Ж.Г. 2001; Суханова Ю.С., 2001), наилучший результат достигается при комбинировании различных методов физиотерапии с учетом индивидуальных особенностей течения заболевания.
При остром и хроническом пародонтите эффективны:
- ультразвук для снятия зубных отложений;
- гидротерапия в виде орошений с минеральными водами, с лекарственными препаратами (1% раствор ромазулана, 2% раствор цитраля, отвары ромашки, шалфея, зверобоя и др.);
- гидроионотерапия (ингаляции с обезболивающими и противовоспалительными средствами);
- дарсонвализация или токи д'Арсонваля (назначается при венозном застое и отёке, за счет электрического раздражения нервных окончаний минимизирует чувствительность десен, болезненность и зуд);
- магнитотерапия (используется для улучшения репаративных процессов и восстановления гомеостаза пародонтального комплекса, позволяет быстро купировать отек, воспаление и болевой синдром);
- электрофорез (лекарственные препараты под воздействие электрического тока лучше проникают в зону с патологией, оказывая точечное воздействие). Электрофорез лекарственных веществ является наиболее эффективным физиотерапевтическим фактором (Ефанова О. И., Суханова Ю. С., 2002).
В целом физиотерапевтическое лечение способствует уменьшению частоты рецидивов, сокращает длительность лечения, снижает количество осложнений, удлиняет ремиссию.
Лазерная терапия при пародонтите
Лазерная терапия (ЛТ) показана в комплексе со специфическим лечением и другими методами физиотерапии. Особенно эффективно мультиволновое воздействие (сочетание лазерной терапии со светодиодной терапией), как в аппаратах РИКТА.
Лазерная терапия способна улучшить кровообращение в пораженных тканях, оказать противовоспалительное, противоотечное, анальгезирующее, тромбоцитолитическое, регенеративное, нейротропное, десенсибилизирующее, бактерицидное действие.
Лазеролечение заключается в проведении надвенного лазерного облучения крови (НЛОК) на магистральные сосуды, наиболее близко расположенные к очагу поражения, при пародонтите — это сонные, под- и надключичные артерии, локтевые вены или область сердца, далее – на очаги поражения.
%20(1).jpg)
Наружное чрескожное лазерное воздействие проводится вдоль верхней и нижней челюсти, до 6 полей за сеанс. Методика контактная, лабильная.
В лечении стоматологических заболеваний важную роль играет применение оптических насадок, которые осуществляют доставку лазерного излучения в патологический очаг воспаления, поддерживая необходимую оптимальную мощность лазерного излучения и повышая эффективность лечения.
Процедуры ЛТ начинают с использования максимально высоких частот для купирования боли и отека, в дальнейшем частоту воздействия понижают (при условии уменьшения выраженности клинической картины). Общая продолжительность курса лечения 10-12-15 сеансов, по 1 сеансу в день, повторный курс проводится через 4-8 недель, в зависимости от клинической картины. Ощутимый эффект ощущается в процессе ЛТ, обычно после первого-третьего сеанса.
При генерализации процесса (если нет противопоказаний к ЛТ) рекомендуется к протоколу лечения присоединить «Универсальную реабилитационную программу» (УПР) из Методического пособия к аппаратам РИКТА. Метод лазеролечения широко применяется как в лечебных учреждениях, так и в домашних условиях. Аппараты РИКТА могут успешно применяться в лечении пародонтита в домашних условиях.
ЛТ оказывает положительное влияние на весь организм в целом, улучшая течение имеющихся хронических заболеваний, так у пациентов улучшается сердечно-сосудистая деятельность; санируется трахеобронхиальное дерево, тем самым уменьшается количество приступов при хронической обструкции легких; при ревматоидном полиартрите уменьшаются боли в суставах; пациент становится более активным, бодрым; отмечается улучшение сна и настроения и пр.
В комплексном лечении наряду с лазеролечением с лечебной целью успешно применяются орошение десен минеральными водами (гидромассаж полости рта) и массаж десен.
Перед проведением массажа необходимо провести чистку зубов. Массаж улучшает крово- и лимфоток, ускоряет заживление и усиливает обмен веществ в массируемой зоне, способствует очищению пародонтальных карманов и устранению застойных явлений. В качестве массажных средств используются натуральные масла облепихи, эвкалипта, пихты, масла лимона, апельсина, мяты, мед с мелкой солью и др. Массаж длится не более 5–10 минут. Массаж десны в домашних условиях можно проводить при помощи зубной щетки, предварительно нанеся на нее лечебный состав или масло.
Лазеропунктура при пародонтите проводится на следующие точки: P7, GI 4, E 4, E 5, E 6, E7, E 36, MC 6, TR5, TR 17, VG 26, VG 28, VC 20, VC 24, AP 51, AR 61, с помощью акупунктурной насадки, с применением низких частот, время воздействия на одну точку 10-20 с. Курс лечения 5-12 сеансов, по 1 сеансу в день. Перерыв между курсами 12-14 дней (Бритова А. А., 1992).
Противопоказания
Как и у любого другого метода лечения, для применения лазеротерапии существуют противопоказания.
К противопоказаниям в стоматологии также относятся опухоли и опухолевидные изменения пародонта (эпулис, фиброматоз и др.), все виды лейкоплакии, пролиферативные процессы слизистых оболочек (папилломатоз, ограниченный гиперкератоз, ромбовидный глоссит).
Берегите десны, они залог Вашего здоровья.
Список литературы:
- Ефанов О.И., Дзанагова Т.Ф. Физиотерапия стоматологических заболеваний. – М.: Медицина, 1980.- 295 с.
- Бритова А.А. Лазерная рефлексотерапия в профилактике и лечении заболеваний пародонта: Автореф. дисс. … докт. мед.наук. – СПб., 1992- 34 с.
- Москвин С.В., Ачилов В.В. Основы лазерной терапии. – М. – Тверь: ООО Издательство «Триада», 2008. – с.161-164.
- Лазерная терапия и профилактика широкого круга заболеваний. Методическое руководство по применению аппарата лазерной терапии РИКТА / Под редакцией к.м.н. Ю.Г. Федорова – 11изд., испр. и доп. – М., МИЛТА-ПКП ГИТ, 2018, с. 64-65, с.56-57.
- Квантовая терапия в стоматологии / Методическое пособие по применению аппаратов РИКТА – М.: Ассоциация «Квантовая медицина», 2009. – с.23-25.
- Мурянникова Ж.Г. Основы стоматологической физиотерапии. – Ростов-на-Дону: Феникс, 2001.- 320 с.
- Физическая и реабилитационная медицина: национальное руководство / под ред. Г.Н. Пономаренко. – 2-е изд., перераб. доп. – Москва: ГЭОТАР – Медиа, 2023. – с.733-735.
Статья для пациентов с диагностированной доктором болезнью. Не заменяет приём врача и не может использоваться для самодиагностики.
по применению аппарата РИКТА







