Детский церебральный паралич: возможности лазерной терапии в реабилитации детей с ДЦП

Заболевание проявляется двигательными нарушениями, параличами, парезами, гиперкинезами, слабостью мышц, нарушением координации, нарушением психоречевых функций, зрения, речи, слуха, судорожными и бессудорожными припадками. Ряд авторов (Красильникова Р.Г., Усакова Н.А., 2020 г.) относят ДЦП к группе заболеваний, которые являются следствием повреждения головного, а иногда и спинного мозга, возникающих в раннем пренатальном, интранатальном или раннем постнатальном периодах.
По статистике, в России регистрируется от 2,01 до 2,06 случаев ДЦП на 1000 новорождённых, заболеваемость ДЦП не снижается, постоянно растет. ДЦП является основной причиной детской неврологической инвалидности как в России, так и во всем мире.
ДЦП развивается ввиду инфекционных заболеваний матери во время беременности, позднего токсикоза, резус-несовместимости плода и матери, приема матерью лекарственных препаратов (кортикостероидов, барбитуратов и др.), вредных привычек матери (алкоголизм, наркомания, курение), работы матери, связанной с вредными химическими веществами и пр. Причины, способствующие развитию болезни: асфиксия в родах, родовые травмы, преждевременные роды; преждевременная отслойка плаценты, острые инфекционные заболевания в первые дни жизни (вирус гриппа, краснухи, простого герпеса, кишечной палочки, стрептококки и др.), травмы головы, мозговые кровоизлияния, кислородное голодание, опухолевидные процессы головного мозга, повреждение шейного отдела позвоночника во время родов и др. В 50% случаев ДЦП развивается у недоношенных детей.
Классификация ДЦП
Существует несколько видов классификаций ДЦП.
Классификация ДЦП К. А. Семеновой (1978 г.) по форме:
- спастическая диплегия;
- гемипаретическая форма;
- гиперкинетическая форма;
- двойная гемиплегия;
- атонически-астатическая форма
ДЦП классифицируется по видам двигательных нарушений:
- спастичность (стойкое патологическое повышение мышечного тонуса, вызванное дисбалансом сигналов, посылаемых головным и спинным мозгом);
- атетоз (гиперкинез – медленная тоническая судорога конечностей, лица, туловища);
- ригидность (постоянное тоническое напряжение мышц);
- атаксия (расстройство координации движений);
- тремор конечностей (дрожь в различных частях тела, вызванная сокращением мышц-антагонистов).
Клинически наиболее часто наблюдаются спастический или атетоидный тип нарушений.
по течению различают формы:
- раннюю (первые 3-4 недели жизни)
- начальную резидуальную (от 1 мес.)
- позднюю (с 5-6 мес. до 4 лет)
по степени тяжести:
- легкую
- среднюю
- тяжелую
Клиническая картина
ДЦП манифестирует в возрасте до 2 лет. Диагноз ставится на основании клинических проявлений заболевания. Большинство специалистов подразделяют симптоматику ДЦП на основные и сопутствующие. К основным относят те, где результаты поражения ЦНС привели к нарушениям координации и моторики; к сопутствующим относят интеллектуальные нарушения, нарушения поведения, зрения, слуха, речи, глотания, эпилепсию и другие пароксизмальные расстройства.

Клиническая картина ДЦП напрямую зависит от локализации и повреждения мозговых структур, при этом у части детей диагноз ДЦП ставится сразу при рождении, у других – когда ребенок подрастает и становится понятно, что он отстает в нервно-психическом развитии от нормы. Первое, на что обращают внимание специалисты и родители - задержка в формировании двигательных навыков.
Выявляемые парезы могут быть как на одной конечности, так и охватывать все конечности. Недостаточность иннервации речевого аппарата обусловливает явления дизартрии. При парезе мышц глотки и гортани возникают проблемы с глотанием. Клиническая картина разнообразна.
Отмечается, что при выраженной спастике наблюдается полная обездвиженность конечности; при отставании в физическом развитии паретичных конечностей последние становятся короче и тоньше, в связи с чем формируются типичные для ДЦП деформации скелета – сколиоз, деформация грудной клетки и др. Заболевание протекает с развитием контрактур суставов в паретичных конечностях, что усугубляет двигательные нарушения. Расстройства моторики и деформации скелета у детей с ДЦП приводят к появлению синдрома хронической боли в плечах, шее, спине и ступнях, что значительно утяжеляет состояние пациента.
Для атонически-астатической формы ДЦП характерны дискоординированные движения, неустойчивость при ходьбе и в положении стоя, частые падения, мышечная слабость и тремор.
Детский церебральный паралич гиперкинетической формы проявляется внезапно возникающими непроизвольными двигательными актами: поворотами или кивками головой, подергиваниями, появлением гримас на лице, вычурными позами или движениями.
При ДЦП могут также наблюдаться недержание мочи, эпилепсия, тугоухость или полная глухота, косоглазие, олигофрения, задержка психического развития, расстройство восприятия, нарушение обучаемости, поведения. В половине случаев болезнь сочетается с эндокринной патологией – ожирением, гипотиреозом, задержкой роста и др. У части детей интеллект не страдает или отмечаются незначительные отклонения.
Диагностика ДЦП

К сожалению, пока ещё не существует специальных диагностических критериев детского церебрального паралича. Тем не менее, диагностически значимым считается низкий балл по шкале Апгар после рождения ребенка, аномальная двигательная активность, нарушения мышечного тонуса, отставание ребенка в психофизическом развитии. Таких детей необходимо проконсультировать у детского невролога.
С диагностической целью используются электрофизиологические методы обследования – электроэнцефалография (ЭЭГ), электромиография, электронейрография, исследование вызванных потенциалов, транскраниальная магнитная стимуляция. Данные методы помогают дифференцировать ДЦП от наследственных неврологических заболеваний, проявляющихся на 1-ом году жизни, таких как врожденная миопатия, атаксия Фридрейха, синдром Луи-Бар и др.
Применение в диагностике ДЦП нейросонографии и МРТ головного мозга позволяют выявить сопутствующие заболеванию органические изменения и диагностировать пороки развития головного мозга.
Полная диагностика ДЦП может потребовать участия узких специалистов детского профиля: офтальмолога, отоларинголога, ортопеда, логопеда, психиатра, эпилептолога.
Лечение и реабилитация при ДЦП
Лечение ДЦП – сложная задача. Вылечить пациента с ДЦП практически невозможно. Так, например, сочетание двойной гемиплегии с олигофренией в степени дебильности, имбецильности, идиотии считается вообще некурабельной формой. Тем не менее, ДЦП – это не приговор, следует делать все возможное, чтобы обеспечить больному ребенку более-менее нормальную жизнь.
Лечение ДЦП многоцелевое и комплексное. Основная цель реабилитации при ДЦП – адаптация больного человека в социуме, его полноценная и активная жизнь. Каждому ребенку составляется индивидуальная программа реабилитации, учитывающая его возможности, потребности и проблемы. Программа реабилитации должна начинаться как можно раньше и проводиться безостановочно. С ребенком нужно заниматься ежедневно, это жизненно необходимо. Родители, родственники, принимающие в этом участие, должны овладеть некоторыми методиками реабилитации, это позволит помочь ребенку проводить их ежедневно. Детям с ДЦП необходимо постоянно проводить медикаментозное, физиотерапевтическое и в случае необходимости – хирургическое лечение.
Медицина способна улучшить состояние пациента, с этой целью врачи рекомендуют целый комплекс мероприятий:

- медикаментозную терапию;
- массаж;
- ЛФК;
- физиотерапию;
- хирургическое вмешательство и др.
Из методов физиотерапевтического воздействия в лечении ДЦП применяются следующие виды аппаратного лечения: импульсные токи, гальванизация и лекарственный электрофорез (калия, йода, магния), электросон, транскраниальная электростимуляция, лазеролечение, дарсонвализация, УВЧ, магнитолечение, индуктотермия, ультразвук, УФО, теплолечение; озокерито-парафинолечение, лечение нафталановой нефтью, песком, водо- и грязелечение; а также кинезиотерапия, коррекция неправильных поз с помощью специальных медицинских аксессуаров, логопедическая работа, трудотерапия, санаторно-курортное лечение с включением иппо- и дельфинотерапии (для улучшения речи, координации и адаптации страдающего ДЦП в обществе).
Рассмотрим вопрос применения современного высокотехнологичного метода лечения – низкоинтенсивной лазерной терапии (ЛТ) у пациентов с ДЦП
Впервые детей с данной патологией стали лечить методами лазерной терапии в Московском НИИ педиатрии и детской хирургии МЗ РФ в начале 90-х годов прошлого века. Было отмечено, что применение лазерной терапии приводит к уменьшению вегетативных нарушений (гиперсаливации, дермографизма), уменьшению спастики (ограниченности движений) у больных со спастическими формами, увеличению пассивных и активных движений в суставах с контрактурами.
По данным некоторых авторов (Сиротюк М.В., Юлов Н.А., 2002 г.), после первой процедуры ЛТ у пациентов отмечалась тенденция к достоверной нормализации состояния тонуса магистральных сосудов у 23 больных (76,6%) и периферического кровообращения у 22 детей (73,3%), а снижение пульсового кровенаполнения произошло только у 11 детей (36,7%). Наиболее медленно нормализовались показатели венозного оттока – у 5 детей (16,7%). По окончании курса лечения периферическое кровообращение нормализовалось у всех детей с различными формами гиперкинезов; тонус магистральных сосудов практически соответствовал физиологическому у 17 детей (56,7%); стойкое уменьшение асимметрии пульсового кровенаполнения отмечено у 13 больных (43,3%); улучшение венозного оттока продолжало оставаться удовлетворительным у 14 детей (46,7%).
Больным с гиперкинетической и спастико-гиперкинетической формой заболевания лазерное воздействие проводилось аппаратом РИКТА-04/4, корректировалась мощность лазерного и инфракрасного излучения соответственно возрасту и весу ребенка. (Притыко Д.А., 2014 г.).
Зонами лазерного воздействия аппаратом (в зависимости от поражения той или иной группы мышц) являются: сосудисто-нервный пучок, суставы с контрактурами, область пораженных мышц.
При локализации гиперкинезов в верхних конечностях лазерное воздействие проводят на шейно-грудной отдел позвоночника, на область мышц и суставов с контрактурами.
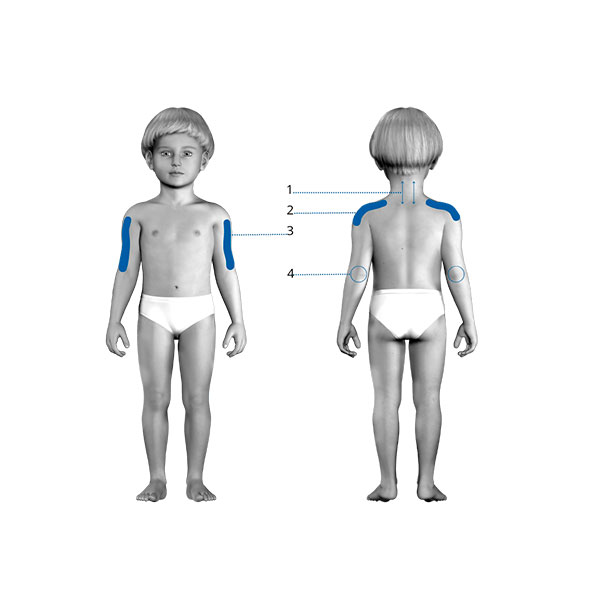
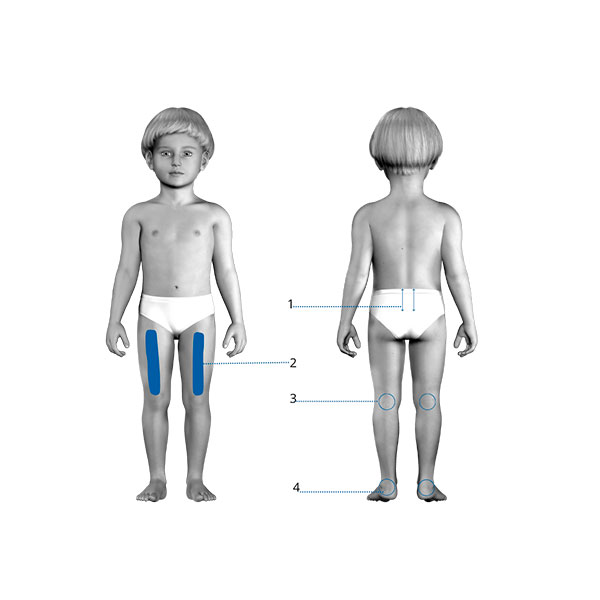
При преобладании гиперкинезов в нижних конечностях лазерное воздействие проводят на пояснично-крестцовый отдел позвоночника, на область мышц и суставов с контрактурами.
Курс лечения – 10-15 сеансов, по 1 сеансу в день. Повторные курсы проводятся через 1,5-2 месяца.
В последнее время все большее применение в лечении неврологических заболеваний, включая ДЦП, находят различные методы рефлексотерапии. Метод лазеропунктуры применяется у детей с ДЦП врачами Породенко О.Н., Пугачевой О.Ф., (2002 г.). Метод воздействия на точку (тонизирующий или тормозной) подбирается врачом индивидуально в зависимости от формы заболевания и необходимости редуцирования сохраняющихся проявлений тонических рефлексов.
Тонизирующий (возбуждающий) режим – 5-16 сек. на одну точку, частота 5 Гц; тормозной (седативный) – 20-30 сек. на одну точку, частота 5 Гц. За каждый сеанс проводится воздействие не более чем на 10 точек. Детям от 1,5 до 3 лет сеансы проводятся через день, детям старше 3-х лет – ежедневно. Количество сеансов на курс – 5-7-15, количество сеансов зависит от данных анализа ответной реакции. Перерыв между курсами составляет от 2-3 недель до 4-5 месяцев. Эффективен перерыв 1,5-2 месяца. Лазеропунктуру нецелесообразно использовать как монотерапию, ее следует включать в состав комплексного лечения и реабилитации.
Не теряйте надежду
Своевременно начатые, комплексно и беспрерывно проводимые реабилитационные мероприятия могут значительно развить доступные ребенку с ДЦП моторные, интеллектуальные и речевые навыки. Благодаря реабилитационному лечению можно максимально компенсировать имеющийся при ДЦП неврологический дефицит, уменьшить вероятность появления контрактур и скелетных деформаций, научить ребенка навыкам самообслуживания и улучшить его адаптацию. Наиболее активно развитие мозга, познавательный процесс, приобретение навыков и обучение происходят в возрасте до 8 лет. Именно в этот период при ДЦП необходимо прилагать максимальные усилия по реабилитации.
Компенсации двигательных нарушений способствует использование технических средств реабилитации – индивидуальных колясок, ходунков, костылей, ортезов, обувных вставок.
Медицинские технологии постоянно развиваются: в последние годы в реабилитации детей с ДЦП стали успешно и результативно для компенсации двигательных нарушений применять комбинезон космонавтов «Пингвин».
Не теряйте надежду при лечении детей с ДЦП. Применяйте современные медико-технические разработки, которых с каждым днем становится все больше, они доступны и эффективны.
Список литературы:
- Аппарат квантовой терапии РИКТА / Методическое пособие для врачей по лечению детского центрального паралича.Породенко О.Н., Пугачева О.Ф. – М.: ЗАО «МИЛТА ПКП ГИТ», 2002. – 60 с.
- Москвин С.В., Наседкин А.Н., Осин А.Я., Хан М.А. Лазерная терапия в педиатрии. – М.- Тверь: ООО «Издательство «Триада», 2009 – с. 172-182.
- Партенадзе А.Н. Возможности применения и эффективность низкоинтенсивной лазеротерапии при перинатальных болезнях новорожденных детей: Автореф. дис. …докт.мед.наук. – М., 1998. 36 с.
- Притыко Д.А. Инновационные технологии в детской реабилитации и паллиативной медицине (Современные подходы к организации реабилитационной и паллиативной помощи детям/). – М.: Издательство ООО «РадиоСофт», 2014,
с. 113-115. - К.А. Семенова, Мастюкова Е.М., Смуглин М.Я. Клиника и реабилитационная терапия детских церебральных параличей. – М.: Медицина, 1972.- 328 с.
- Сиротюк М.В., Юлов Н.А. Применение воздействия излучением гелий-неонового лазера на сосудисто-нервные пучки в лечении детей гиперкинетической формой церебрального паралича // Мат. XVII Межд. науч.-практ. конф. «Применение лазеров в медицине и биологии». – Харьков, 2002. – с. 27-28.
Статья для пациентов с диагностированной доктором болезнью. Не заменяет приём врача и не может использоваться для самодиагностики.
по применению аппарата РИКТА










